Chirurgia vertebro-midollare a Milano e a Roma
Dott. Pietro Brignardello
Tel. 389
6042263
Email:
[email protected]
Fratture traumatiche vertebrali: cervicali, dorsali e lombari
Fratture traumatiche cervicali
Di seguito una breve descrizione dei principali tipi di fratture ai diversi livelli cervicali e le tecniche di trattamento.
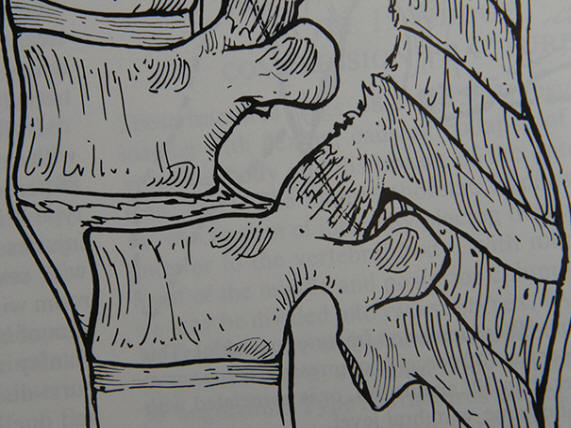
Frattura dell'Atlante (prima vertebra cervicale, C1)
La più nota è la frattura di Jefferson e consiste in una frattura da compressione che causa la frattura in quattro parti della circonferenza della vertebra interessando sia l’arco anteriore che posteriore; vi sono vari sottotipi che possono interessare solo l’arco anteriore o solo quello posteriore o coinvolgere anche la massa laterale in maniera più o meno scomposta o interessare entrambi gli archi ma solo da un lato o diagonalmente.
Nelle fratture non dislocate il trattamento è conservativo con un collare rigido, in quelle instabili, quando vi è una rottura del ligamento trasverso dell’atlante, è indicato l’intervento chirurgico di stabilizzazione. Si possono utilizzare diverse tecniche come la fissazione occipito-cervicale, la fissazione C1-C2 con viti o con fili sottolaminari.
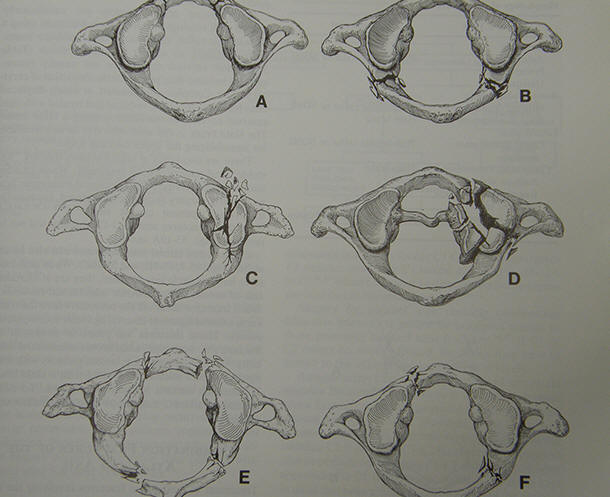
Frattura dell'Atlante con i proncipali sottotipi:
frattura arco anteriore (A)
frattura arco posteriore (B)
frattura semplice di una massa laterale (C)
rattura scomposta di una massa laterale (D)
frattura arco anteriore e posteriore in 4 parti (E)
frattura arco anteriore e posteriore in due parti (F)
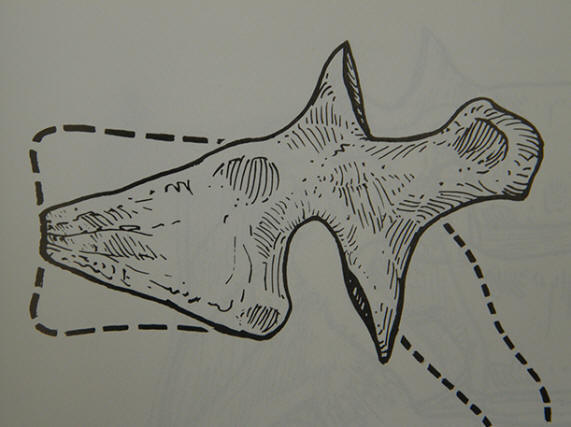
Frattura della seconda vertebra cervicale (C2)
Il tipo più frequente è la frattura del dente dell’epistrofeo (frattura di Anderson) che viene suddivisa in tre tipi: il tipo 1 è la frattura dell’apice del dente, il tipo 2 è la frattura della base del dente, il tipo 3 è la frattura che si estende sul corpo di C2. Meno frequente è la frattura di hangman che consiste in una frattura della porzione compresa fra le faccette articolari superiori e inferiori bilateralmente.
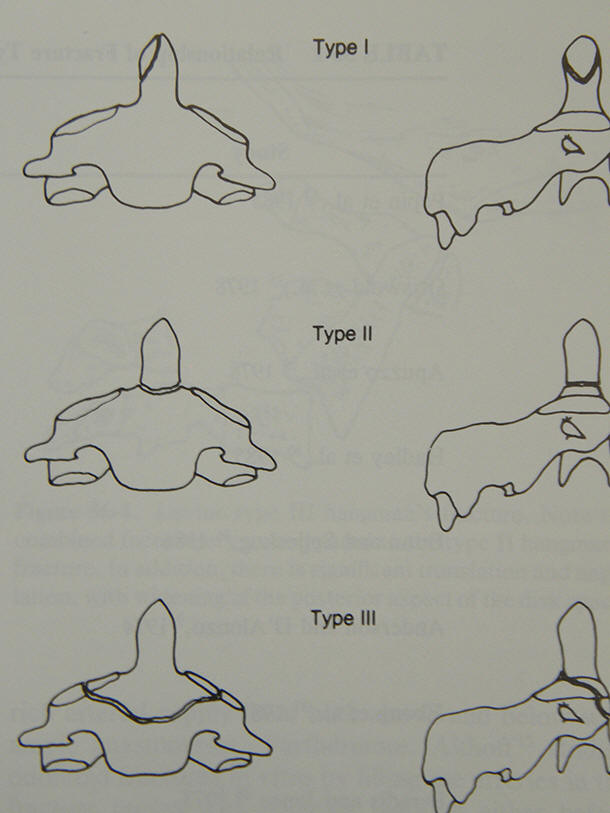
Frattura del Dente dell'Epistrofeo con i tre sottotipi:
Le fratture di Anderson di tipo 1 sono generalmente stabili e guariscono senza terapia; in caso di rotture ligamentose è invece indicato l’intervento chirurgico che consiste in una stabilizzazione posteriore fra C1 e C2.
Le fratture di Anderson di tipo 2 con una dislocazione del dente maggiore di 6 mm sono considerate instabili e vanno trattate chirurgicamente per via anteriore o posteriore.
La tecnica anteriore consiste nel posizionamento, attraverso una incisione anteriore cervicale analoga a quella per l’ernia discale, di una vite che dallo spigolo antero-inferiore di C2 risale fino all’interno del dente, fissandolo; il vantaggio di questa tecnica è quello di preservare la biomeccanica del dente permettendo di conservare la normale mobilità del collo.
La tecnica posteriore consiste, attraverso una incisione cervicale posteriore, nell’esecuzione di una fissazione C1-C2 o, in caso di rottura anche di C1, in una fissazione occipito-cervicale; lo svantaggio di questa ultima tecnica è quello di limitare la motilità cervicale.
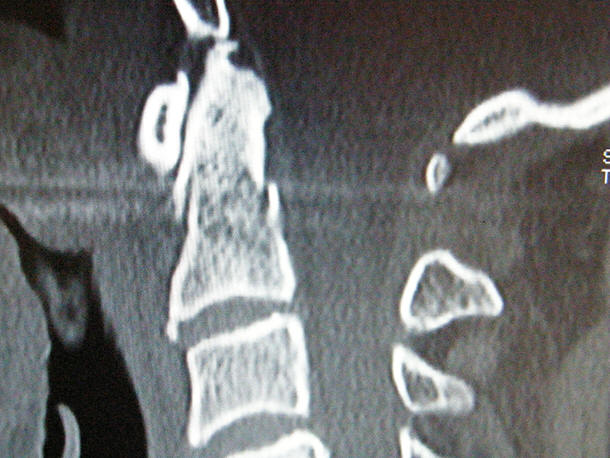
TAC di frattura del Dente dell'Epistrofeo (frattura di Anderson di tipo 2)
Le fratture di Anderson di tipo 3 hanno una elevata percentuale di guarigione spontanea che viene ottenuta facendo indossare al paziente un collare rigido per circa 3 mesi; nel caso di importanti rotture ligamentose è invece indicato l’intervento chirurgico che consiste in una fissazione C1-C2 con fili sottolaminari o con viti transarticolari.
Le fratture di hangman possono essere trattate conservativamente con una immobilizzazione cervicale rigida; in caso di insuccesso è indicato l’intervento chirurgico che consiste o in una fissazione anteriore fra C2 e C3 o in una fissazione posteriore fra C1 e C2, spesso estesa fino a C3.
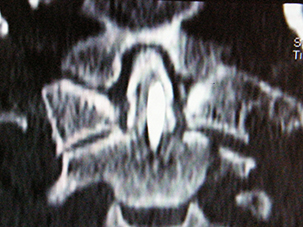 |
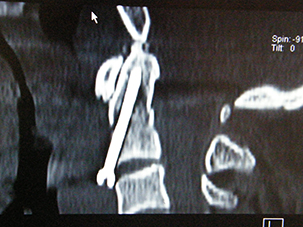 |
TAC post-operatoria dopo intervento di fissazione
|
TAC post-operatoria dopo intervento di fissazione
|
Fratture cervicali fra C3 e C7
Possono essere classificate in base al meccanismo di insorgenza in fratture da flessione-lussazione, da flessione-compressione, da compressione-scoppio, da estensione:
- Le fratture da flessione-lussazione sono dovute alla rottura di una
o di entrambe le faccette articolari e si manifestano con uno
scivolamento di una vertebra rispetto all’altra.A seconda del grado di
compressione sul midollo vi possono essere deficit neurologici più o
meno gravi; se lo scivolamento è minimo non vi sono deficit. Nel caso
di rottura di una sola faccetta si può iniziare con un trattamento
conservativo riservando l’opzione chirurgica solo nel caso di
insorgenza di instabilità tardiva mentre quando sono rotte entrambe le
articolazioni è preferibile l’opzione chirurgica. Si può utilizzare sia
un approccio posteriore con barra fissata con fili sottolaminari o con
viti articolari,oppure anteriore con placca e viti sui corpi vertebrali
nel caso via sia una prevalente compromissione del disco e compressione
anteriore sul midollo.
- Le fratture da flessione-compressione consistono in un abbassamento
della parte anteriore del corpo vertebrale e generalmente non provocano
una compromissione neurologica. Fino ad un terzo di perdita di altezza
del corpo vertebrale la frattura è considerata stabile e trattata
conservativamente mentre, per perdite di altezza superiori, è indicato
l’intervento chirurgico che a seconda dei casi può essere eseguito con
approccio anteriore o posteriore come descritto in precedenza.
- Le fratture da compressione-scoppio consistono in una frattura di
tutto il corpo vertebrale con arretramento di un frammento posteriore
verso il midollo; se la retropulsione è marcata compaiono deficit
neurologici anche importanti. Sono generalmente instabili e in questo
caso vengono trattate chirurgicamente; con l’approccio anteriore viene
eseguita l’asportazione del corpo vertebrale fratturato che viene
rimpiazzato con un sostituto e fissato con placca anteriore.
- Le lesioni da estensione causano una frattura più o meno grave degli elementi posteriori; in caso di danno neurologico è indicato un intervento chirurgico di decompressione che può essere eseguito posteriormente o anteriormente a seconda della prevalenza della compressione.
Il decorso post-operatorio è variabile in base alla condizione neurologica pre-operatoria. In assenza di deficit neurologici il paziente viene fatto alzare la mattina dopo l’intervento e dimesso dopo qualche giorno, mentre in caso di deficit neurologici e/o altri traumatismi associati è necessario un periodo più o meno lungo di riabilitazione.
Fratture traumatiche dorsali
Possono essere classificate in diversi tipi. Vengono suddivise in fratture lussazione, fratture da compressione, fratture a scoppio.
La diagnosi viene ottenuta con la radiografia, la TAC e la risonanza magnetica nucleare.
- Le fratture-lussazione consistono in uno scivolamento di una vertebra rispetto all’altra. La sintomatologia si manifesta con dolore e, come conseguenza della compressione midollare causata dalla vertebra lussata, con deficit neurologici. Sono fratture instabili e vanno trattate chirurgicamente; l’intervento consiste in una fissazione posteriore con barre e viti peduncolari, se è presente una compressione midollare viene eseguita anche una laminectomia decompressiva.
Frattura-lussazione di vertebra dorsale
- Le fratture da compressione consistono in un abbassamento della
porzione anteriore del corpo vertebrale; quando la perdita di altezza
del corpo vertebrale è inferiore al 50% la frattura è considerata
stabile e trattata conservativamente (tuttavia se è presente una
compressione midollare può essere indicata l’esecuzione di una
laminectomia), sopra questa percentuale è instabile e viene trattata
chirurgicamente con le stesse tecniche descritte precedentemente. In
assenza di deficit neurologici e se non vi è la necessità di eseguire
una laminectomia, la fissazione con viti peduncolari e barre può essere
eseguita con tecnica percutanea miniinvasiva.
Frattura da compressione di vertebra dorsale con perdita di altezza del corpo maggiore del 50%
- Le fratture a scoppio consistono nella frattura dell’intero corpo vertebrale spesso con retropulsione di un frammento e compressione midollare, sono instabili e vanno trattate chirurgicamente; se è presente una significativa compressione midollare è indicata una decompressiva che può essere ottenuta mediante la rimozione del corpo vertebrale fratturato con un approccio anteriore mediante una toracotomia e il posizionamento di un sostituto con placche mentre, se non è necessaria la rimozione del corpo vertebrale, si utilizza un approccio posteriore con barre e viti peduncolari. Anche in questo caso se non è necessario eseguire una laminectomia e in assenza di deficit neurologici, si può utilizzare la tecnica percutanea miniinvasiva.
Il decorso post-operatorio è diverso a seconda del grado di compromissione neurologica pre-operatoria. In assenza di deficit neurologici il paziente viene generalmente fatto alzare la mattina dopo l’intervento (soprattutto quando si utilizza la tecnica percutanea) e dimesso dopo pochi giorni. Completamente diverso quando vi sono importanti deficit neurologici e/o altri traumatismi associati: in questi casi è necessario l’intervento di un fisioterapista per mobilizzare il paziente che necessiterà di un periodo più o meno lungo di riabilitazione in ospedale e successivamente anche a domicilio.
Fratture traumatiche lombari
Sono classificate in base al meccanismo di insorgenza. Vengono suddivise in fratture da compressione, fratture a scoppio e fratture-lussazione.
- Le fratture da compressione presentano una riduzione in altezza del
corpo vertebrale inferiore al 50%, con cedimento della sola parte
anteriore del corpo mentre la restante porzione rimane intatta. La
sintomatologia si caratterizza per dolore localizzato al livello
fratturato senza deficit neurologici in quanto non si verifica
compressione midollare. La diagnosi viene ottenuta con la radiografia
che in proiezione laterale evidenzia bene la perdita in altezza del
terzo anteriore del corpo vertebrale con altezza conservata nel resto
del corpo. Queste fratture sono generalmente stabili e vengono trattate
conservativamente senza intervento chirurgico.
- Le fratture a scoppio presentano invece una rottura completa del
corpo vertebrale, con una riduzione in altezza superiore al 50% e
spesso una retropulsione del muro posteriore verso il midollo. La
sintomatologia consiste in dolore a livello della sede e, in caso di
marcata retropulsione del muro posteriore con conseguente compressione
midollare, compaiono deficit neurologici. La diagnosi viene ottenuta
con la radiografia che in proiezione laterale evidenzia un abbassamento
di tutto il corpo vertebrale; la TAC e la Risonanza magnetica nucleare
forniscono importanti informazioni sul grado di retropulsione del muro
posteriore e sulla entità della compressione midollare. Queste fratture
sono instabili e vanno trattate chirurgicamente. L’intervento viene
eseguito per via posteriore o anteriore. Nella via posteriore si esegue
una incisione lineare mediana centrata sul livello fratturato ed estesa
cranialmente e caudalmente, si scolla la muscolatura paravertebrale, si
inseriscono i divaricatori esponendo bene le lamine; nel caso di
marcata retropulsione del muro posteriore con compressione midollare e
deficit neurologico viene eseguita una laminectomia decompressiva
(asportazione della parte posteriore delle vertebre in modo da
decomprimere il midollo), quindi vengono posizionate bilateralmente
viti nei peduncoli delle vertebre sopra e sotto la vertebra fratturata
(ed eventualmente anche in quella fratturata) che vengono poi collegate
con due barre fissate alle viti in distrazione. Nei casi in cui non vi
sia retropulsione del muro posteriore o sia di grado modesto senza
deficit neurologici, non è necessaria l’esecuzione della laminectomia
decompressiva ed è indicato il solo intervento di fissazione con viti e
barre che in questo caso può essere eseguito con tecnica percutanea
miniinvasiva. La via anteriore necessita di un approccio
transaddominale o retroperitonale e permette la rimozione completa del
corpo vertebrale fratturato e la sua sostituzione con una protesi.
- Le fratture-lussazione consistono in una frattura vertebrale
associata a scivolamento di una vertebra sull’altra. Queste fratture
causano compressione midollare con deficit neurologici. La diagnosi
viene ottenuta con la radiografia in proiezione laterale, con la TAC e
con la Risonanza magnetica nucleare. Sono fratture instabili e vanno
trattate chirurgicamente. Dal punto di vista della tecnica chirurgica
valgono le stesse considerazioni fatte sopra per le fratture a scoppio.
Il decorso post-operatorio dipende dal grado di compromissione neurologica pre-operatoria. In assenza di deficit neurologici e soprattutto quando si è utilizzata la tecnica percutanea miniinvasiva, il paziente viene fatto alzare la mattina dopo l’intervento e dimesso dopo pochi giorni. Se invece erano presenti importanti deficit neurologici e/o altri traumatismi associati, è necessario l’intervento di un fisioterapista per mobilizzare gradualmente il paziente che necessiterà poi di un periodo più o meno lungo di riabilitazione prima in ospedale e poi a domicilio.
Menu - Home - Profilo - Faq - Dove visito
©2024 Dott. Pietro Brignardello -
Chirurgia vertebro-midollare e Neurochirurgia - Milano - Firenze - Roma
Disclaimer & Privacy
sito web
![]()